Cukorbetegség – áttekintés
Mi a cukorbetegség vagy diabétesz?
A diabétesz egy anyagcserebetegség, amelynek alapja a szervezetben fennálló elégtelen inzulinhatás. Az inzulin a szervezet egyik alapvető hormonja, melynek elengedhetetlen szerepe van a cukoranyagcserében. A szervezet a táplálkozás során elfogyasztott szénhidrátokat cukormolekulákká bontja le, amely a sejtek legalapvetőbb tápanyaga. A cukormolekulák a bélrendszerből felszívódva a vérkeringésbe kerülnek. A keringő vérből a cukormolekulák a szervezet minden egyes sejtjéhez eljutnak, de a sejtekbe csak az inzulin segítségével juthatnak be. Amennyiben nincs elegendő inzulin, vagy a jelenlévő inzulin valami miatt nem tudja kifejteni megfelelően a hatását, a cukor nem tud a szervezet sejtjeibe bejutni, a sejtek „éheznek”, a vérben pedig felszaporodik a cukor, azaz megemelkedik a vércukorszint. A vérben felszaporodott cukormolekulák a vesén keresztül a vizelettel hagyják el a szervezetet (ez határozza meg a gyermekkori cukorbetegség négy fő tünetét is: fokozott vizeletürítés, fokozott folyadék- és táplálékfogyasztás, testsúlycsökkenés).
A diabétesznek három alapvető fajtáját ismerjük:
- 1-es típusú diabétesz: autoimmun betegség, melynek során a szervezet – ismeretlen okból – saját maga pusztítja el a hasnyálmirigy inzulintermelő sejtjeit, így a szervezet nem, vagy alig termel inzulint. Az ilyen betegeknek naponta kell injekció segítségével szervezetükbe inzulint juttatni, különben nem maradhatnának életben.
- 2-es típusú diabétesz: általában a későbbi életkorban megjelenő betegség, melynek során a szervezet a meglévő inzulint nem tudja megfelelően felhasználni (inzulinrezisztenssé válik). Ez az állapot gyakran diétával, életmódváltozással jó kézben tartható, néhány esetben viszont gyógyszeres vagy inzulinkezelés is szükségessé válhat.
- terhességi (gesztációs) diabétesz: a korábban egészséges nők terhesség alatt megjelenő cukorbetegsége, amely a szülés után teljesen megszűnik.
1-es Típusú Diabétesz / Cukorbetegség
Mi az 1-es típusú diabétesz / cukorbetegség?
Gyermekekben a leggyakoribb krónikus betegség az 1-es típusú diabétesz. Korábban ezt a kórképet több elnevezéssel is illették (pl. diabétesz mellitus, fiatalkori diabétesz vagy inzulin-dependens diabétesz).
A betegség lényege, hogy a szervezet nem termel megfelelő mennyiségű inzulin nevű hormont, ezért a belekből felszívódott cukor (a sejtek alapvető tápanyaga) nem tud bejutni a vérből a sejtekbe. Az inzulinhiány eredményeként a vérben megemelkedik a cukorszint, de a sejtek éheznek (részletesen lásd a diabétesz – áttekintés részben).
Hogyan alakul ki az 1-es típusú diabétesz?
Az 1-es típusú diabétesz egy autoimmun betegség, pontos kiváltó oka a mai napig nem ismert. A betegség családi halmozódást mutat, ami azt jelenti, hogy bizonyos genetikai együttállás kedvez a betegség kialakulásának, míg más nem. Valószínűnek tűnik, hogy az autoimmun folyamat kiváltásához valamilyen külső, környezeti inger kell. Egyes feltételezések szerint ez a külső inger valamiféle (légúti) vírusfertőzés.
| Mi az hogy „autoimmun folyamat”?
Autoimmun folyamatnak nevezzük azokat a folyamatokat, amikor a szervezet immunrendszere „saját maga ellen fordul”. Az immunrendszer alapvető feladata ugyanis, hogy a szervezetbe kerülő idegen, kórokozó baktériumokkal vagy vírusokkal szembeszálljon, azokat elpusztítsa. Autoimmunitás esetén az immunredszer felismerési mechanizmusába hiba csúszik, azaz attól a pillanattól kezdve a szervezet valamely saját sejttípusát idegennek ismeri fel, és ennek megfelelően azokat a sejteket elpusztítja vagy működésüket jelentősen károsítja. |
Mik az 1-es típusú diabétesz tünetei?
1-es típusú diabétesz esetén az autoimmun folyamat időben jóval korábban elkezdődik, mint ahogy a tünetek megjelennek. A korai tünetek felső légúti vírusfertőzés tüneteihez hasonlíthatnak, de sokszor hirtelen, drámai tünetekkel jelentkezik a betegség.
- fokozott folyadékfogyasztás (erős szomjúságérzés)
- fokozott táplálékfogyasztás, ennek ellenére testsúlycsökkenés
- fokozott vizeletürítés
- hányinger, hányás
- hasi fájdalom
- látászavar
- fáradékonyság, irritabilitás
- cukor a vizeletben
- magas vércukorszint
- tudatzavar, kóma
Az 1-es típusú diabétesz kezelése
Mivel sajnálatos módon a betegség pontos kiváltó okát mind a mai napig nem ismerjük, oki kezelés egyelőre nem lehetséges. Ennek ellenére a betegség alatt zajló kóros folyamatokat olyan alaposan ismerjük, hogy a betegség maximálisan jól kontrollálható és karban tartható. Az inzulintermelő sejtek elpusztulása után a betegnek élete végéig kívülről kell bejuttatni az inzulint. A mai modern inzulinkészítmények és adagolási formák mellett a jól kezelt cukorbeteg gyermekek életkilátásai lényegében nem rosszabbak egészséges társaikénál. A gyermekek kezelésében fontos szerepet játszik a pszichés vezetés, ebben a családnak és a szakpszichológusoknak elengedhetetlen szerepe van.
A kezelés három fő eleme:
- megfelelő szénhidrátbevitel: gondosan kiszámított és időben pontosan elosztott étkezések, melyek napi rendszer szerint ismétlődnek.
- inzulinkezelés: egyelőre bőr alatti injekció formájában adható, naponta többször (2-5 alkalommal). Néhány speciális esetben folyamatos inzulinpumpa is alkalmazható. (kísérletek folynak inzulintapasz és orrspray alkalmazhatóságával kapcsolatban, de egyelőre úgy látszik, hogy ezek a módszerek nem lesznek megfelelőek gyermekgyógyászati alkalmazásra).
- életmódváltás: nem lehet eléggé hangsúlyozni a rendszeres napirendet, mert az inzulin beadása és az étkezés időben szorosan egymáshoz rendeltek. A testedzés nagyban megváltoztatja a szénhidrátháztartást, ezért a gyermeknek nagyon fontos a rendszeres és mindig egyforma fizikai terhelés, hogy a megváltozott igényeket az inzulin adagolásával és az étkezéssel előre tervezni lehessen.
Milyen akut szövődményei lehetnek az 1-es típusú diabétesznek?
Az 1-es típusú diabéteszben szenvedő gyermeket hirtelen kialakuló rosszullét lehetősége is veszélyezteti. Ezekre mind a szülőknek, mind a gyermekeknek a figyelmét fel kell hívni, a betegeket és a hozzátartozókat megfelelő oktatásban kell részesíteni.
- hypoglikaemia: alacsony vércukorszint, ami akár eszméletvesztéshez is vezethet.
Teendő: azonnali szénhidrátadás (tej, alma, cukros víz), vagy glucagon injekció beadása. - hyperglikaemia: magas vércukorszint, tünete általában nincs, de a szervezetet hosszú távon károsítja.
Teendő: mérsékelt testmozgás, csökkentett szénhidrátbevitel, illetve megemelt inzulindózis, esetleg soron kívüli korreckiós dózis beadása. - ketoacidózisos kóma: nem, vagy rosszul kezelt cukorbetegek szövődménye, a vércukorszint általában magas, a beteg tudata zavart, vagy eszméletlen.
Teendő: azonnali orvosi segítség kérése
2-es Típusú Diabétesz / Cukorbetegség
Mi a 2-es típusú diabétesz / cukorbetegség?
Az összes diabéteszt számítva (ha a felnőtt betegeket is beleszámítjuk), a 2-es típusú diabétesz a leggyakoribb fajta cukorbetegség. Régebbi elnevezés szerint ezt a fajta diabéteszt NIDDM – nem inzulin dependens diabétesz – névvel illették (ma gyakran ezek a betegek is inzulininjekciókat kapnak, ezért újabban áttértek az „1-es, ill. 2-es típusú diabétesz” elnevezésre). Az utóbbi években növekvő számban alakul ki 2-es típusú diabétesz kisgyermekekben és serdülőkben. Ez a növekedés összefüggésben lehet a tunya, egészségtelen életmóddal és az egyre terjedő gyermekkori elhízással. A 2-es típusú diabétesz kialakulásának kockázata az életkor előrehaladtával növekszik.
2-es típusú diabétesz esetén a szervezet termel inzulint, de vagy az inzulin mennyisége nem elegendő, vagy valami oknál fogva az inzulin nem tud hatni a megfelelő sejteken (inzulin-rezisztancia alakul ki). Az inzulin hatásával kapcsolatban részletesen lásd a „cukorbetegség – áttekintés” fejezetet.
Mi okozza a 2-es típusú diabéteszt?
A 2-es típusú diabétesz kiváltó okát nem ismerjük. A diabétesz ezen formájában is megfigyelhető a családi halmozódás, azaz a betegségre való hajlam örökölhető, de a betegség kialakulásához valamely külső behatásra is szükség van (pl. elhízás).
Mik a 2-es típusú diabétesz tünetei?
Sokszor a tünetek nem egyértelműek, a betegek egy része nem is tud a betegségéről. A leggyakoribb tünetek a következők:
- gyakori, nehezen gyógyuló fertőzések
- gyakori vizeletürítés
- fokozott tápanyagbevitel, ennek ellenére testsúlycsökkenés
- fokozott folyadékbevitel, szomjúság
- homályos látás
- fáradékonyság, ingerlékenység
- hányinger, hányás
- száraz, viszkető bőr
- zsibbadás vagy érzészavar a végtagokban
- cukor a vizeletben
- magas vércukorszint
Mik a 2-es típusú diabétesz kockázati tényezői?
- növekvő életkor
- cukorbetegség előfordulása a családon belül
- elhízás
- mozgásszegény életmód
- alacsony HDL vérszint (HDL = „jó koleszterin”)
- magas triglicerid vérszint
A 2-es típusú diabétesz kezelése
A kezelés célja a vércukorszint normál (vagy normál-közeli) szinten tartása. Ebben legfontosabb a súlycsökkentés, rendszeres testedzés, megfelelő étkezés és a folyamatos vércukorszint-ellenőrzés.
A kezelés leggyakoribb elemei:
- megfelelő diéta, súlycsökkentés, testedzés
- gyógyszeres kezelés lehetséges szájon keresztül, de gyakran injekció formájában kell külső inzulint bevinni
A 2-es típusú diabétesz megelőzése
A 2-es típusú diabétesz kialakulásának megelőzésében jelentős szerepet játszik a rizikótényezők csökkentése. Ezzel a betegség kialakulását akár megelőzhetjük, vagy kialakulását sok-sok évvel eltolhatjuk.

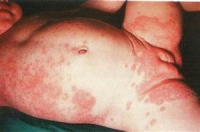
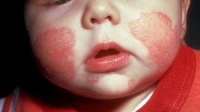 Az atópiás dermatitis tünetei:
Az atópiás dermatitis tünetei: 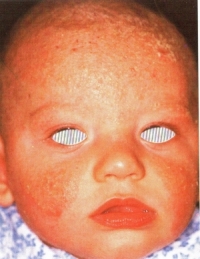 Az atópiás dermatitis viszonylag gyakori betegség, egyes becslések szerint a csecsemők 10%-a szenved ettől az állapottól. Oki kezelése akkor van lehetőség, ha sikerül azonosítani a kiváltó allergént (pl. tehéntej vagy tojás) és a szülőknek sikerül betartani a szigorú diétát. Amennyiben az allergén teljes elkerülése nem lehetséges (pl. háziporatka), akkor a kontaktus lehető legalaposabb kerülése szükséges.
Az atópiás dermatitis viszonylag gyakori betegség, egyes becslések szerint a csecsemők 10%-a szenved ettől az állapottól. Oki kezelése akkor van lehetőség, ha sikerül azonosítani a kiváltó allergént (pl. tehéntej vagy tojás) és a szülőknek sikerül betartani a szigorú diétát. Amennyiben az allergén teljes elkerülése nem lehetséges (pl. háziporatka), akkor a kontaktus lehető legalaposabb kerülése szükséges.