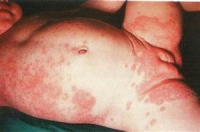
Anafilaxias sokk, gyógyszerallergia
nov
2009nov
2009Anorexia nervosa
Mi az anorexia nervosa?
Az anorexia nervosa egy evési zavar, melyre jellemző a kóros soványság (a normál súly kevesebb, mint 85%-a), a torzult testséma érzékelés és az (irreális) félelem az elhízástól.
Mi okozza az anorexia nervosát?
Az anorexia nervosa okát nem ismerjük. A betegség rendszerint normál fogyókúrázási hajlammal kezdődik a kamaszkorban és lassan fokozódik beteges soványsággá. A betegség kialakulásában öröklött és környezeti tényezők egyaránt szerepet játszhatnak, ezeknek a gyerekeknek a családjában gyakoribb a mentális betegség és a függőséget okozó anyagok használata (alkohol, dohány, kábítószer). A gyermekek általában nagyon értelmesek, szorongásokkal küzdenek, magukba fordulóak.
Az anorexia 95%-ban pubertáskorú lányokban fordul elő. Becslések szerint a 15-19 éves lányok kevesebb, mint fél százaléka anorexiás. Az anorexia nervosában szenvedő gyermekek olyannyira keveset esznek, hogy szervezetük állandó hiányállapotban van, fáradékonyak, rossz közérzet gyötri őket, felborul a menstruációs ciklusuk (akár el is maradhat a menstruáció: amenorrhoe). A betegség korai felismerése és kezelése fontos az egyéb betegségek kialakulásának megelőzése végett.
Milyen típusai vannak az anorexiának?
A kalóriák bevitelének csökkentésére két módszer kínálkozik (mindkettő előfordulhat anorexiában):
- megszorítás: a gyermek egész egyszerűen nem hajlandó ételt magához venni (különösen a szénhidrát- és zsírtartalmú ételeket)
- bulimia: a gyermek „rohamokban” nagy mennyiséget eszik, majd hánytatja magát vagy nagy mennyiségű hashajtó segítségével szabadul meg az elfogyasztott ételtől.
Mik az anorexia tünetei?
(Ezek a tünetek sok más betegség tünetei is lehetnek.)
- alacsony testsúly (a magassághoz és az életkorhoz viszonyítva kevesebb, mint 85%-a a normálnak)
- túlzott félelem az elhízástól (még akkor is, amikor a gyermek súlya folyamatosan csökken)
- testsémazavar (a beteges soványság ellenére a gyermek túlsúlyosnak ítéli magát)
- a gyermek a táblázatokban kimutatott minimum testsúly eléréséhez szükséges hízást is visszautasítja
- a menstruációs ciklus elmaradása (egyéb ok nélkül)
- túlzott, erőltetett testmozgás
- az éhségérzet letagadása
- az étel előkészítésével való túlzott foglalatoskodás
- furcsa étkezési szokások
A következő szervi tünetek már a kóros soványság következményei:
- száraz bőr és nyálkahártyák
- hasi fájdalom
- székrekedés
- fáradtság
- fokozott melegigény (a hideget rosszul tűri a gyermek)
- a bőr sárgás elszíneződése
Hogyan diagnosztizálják az anorexia nervosát:
A gyermek szülei, tanárai és barátai felvethetik a betegség gyanúját, amit aztán pszichológus vagy pszichiáter a kórtörténet és feltáró beszélgetések alapján megerősít. Gondos belgyógyászati vizsgálat azért szükséges, hogy az esetleges szervi megbetegedéseket kizárjuk.
Az anorexia nervosa kezelése
A kezelés minden esetben egyénre szabott. Az első és legfontosabb feladat az alultápláltság felszámolása, ha máshogy nem, parenteralis (intravénás) táplálással. Az általános állapot rendezése után pszichoterápia következik, és ha az anorexiához más mentális zavar is társul (pl. depresszió), akkor gyógyszeres kezelés. A kezelés folyamán a családnak, illetve a beteg közvetlen közelében élőknek fontos szerep jut a beteg pszichés támogatásában.
nov
2009Apnoe
Mi az apnoe?
Apnoenak nevezzük azt az állapotot, amikor a légzés legalább 20 másodpercre megszűnik. Az apnoe előfordulhat érett újszülöttekben is, de jóval gyakoribb koraszülöttekben. Minél korábban születik meg a gyermek, annál nagyobb a valószínűsége annak, hogy apnoe periódus előfordul az élete kezdeti szakaszában.
Az apnoet gyakran lassult szívverés kíséri (bradicardia). A légzés lassulásával a szívverés is lassul.
Mi okozza a koraszülöttek apnoeját?
A koraszülöttek apnoeját kétféle mechanizmus okozhaja. Centralis apnoe esetén az agy légzőközpontja nem működik megfelelően. Az obstruktív apnoe esetén a légutakat valami eltömíti, ezért áll meg a légzés. Az apnoeknak leggyakrabban nincs kézzelfogható oka, ilyenkor valószínűsíthető az, hogy a légzőközpont éretlensége magyarázza a légzés leállását. Ritkán más szervek betegsége okozza az apnoet, pl:
- agyvérzés, agyszöveti károsodás
- légzőszervi betegség
- fertőzéses kórképek
- gyomor-bélrendszeri betegségek
- szív- és érrendszeri betegségek
Kiket veszélyeztet az apnoe?
Minden második koraszülöttben előfordul apnoe. Az apnoe aktív alvás közben a leggyakoribb.
| Aktív alvás: a REM periódus (rapid eye movement), amikor a csukott szemek gyors ide-oda mozgást végeznek. A napközben átélt élmények, események feldolgozása történik ebben az időben. A tanulás folyamatában nélkülözhetetlen időszak. (A folyamatosan görcsölő gyermekeknél ezen időszak megzavarására vezetik vissza a mentalis elmaradást.) |
Mik az apnoe tünetei?
Az apnoe különbözik az. ún. periódikus légzéstől (ami a normális légzés egy fajtája a csecsemőkben). A periódikus légzés során rövid szüneteket követ átmeneti gyors légzés. Apnoe során legalább 20 másodpercig nincs légzés, amit elkékülés (vagy elszürkülés) és lassult szívverés kísér.
Hogyan diagnosztizálják az apnoét?
A legfontosabb a háttérben lévő lehetséges kórokok felderítése, illetve kizárása. Ennek érdekében a fizikális vizsgálat mellett vérvizsgálatok, oxigenizáció mérése, mellkasröntgen elkészítése is szóba jöhet. Az alvásmonitorizálás az alvás periódusait, ritmusát, a szívverést, a légzőmozgást rögzíti folyamatosan, majd számítógépes értékelés után megítélhető az apnoe előfordulásának valószínűsége.
Az apnoe kezelése
Apnoe észlelésekor legfontosabb a csecsemő fizikai ingerlése, a bőr dörzsölése (hát, talp) vagy óvatos paskolása. A fokozott kockázattal bíró csecsemőknek légzésfigyelő monitor ajánlott, a szülők alapfokú újraélesztési tanfolyamon vesznek részt.
Kórházi kezelés során alkalmazható gyógyszer a teofillin, melyet kúp vagy intravénás oldat formájában alkalmaznak. Szintén kórházi körülmények között alkalmazható a CPAP lélegeztetés (folyamatos pozitív légúti nyomást biztosít).
Természetesen a más okra visszavezethető apnoéknak más-más a kezelése is.
nov
2009Asthma bronchiale
Mi az asthma?
Az asthma a tüdő krónikus gyulladásos megbetegedése, kiváltó oka lehet légúti allergia, légúti fertőző megbetegedés vagy ritkán a külső kórok nem azonosítható (idiopátiás asthma). Az asthma kialakulásának három fő összetevője van:
– a hörgők nyálkahártyája a gyulladás miatt megvastagodik,
– a hörgök falában található izomrostok összehúzódnak,
– sűrű váladék képződik, ami eltömeszelheti a kislégutakat.
A három összetevő eredménye, hogy a légutak átmérője beszűkül, a légzés nehezítetté válik.
Mik az asthma tünetei?
- köhögés (száraz, sokszor rohamszerű)
- sípolás (a kilégzés során sípoló hangot ad)
- nehézlégzés (gyors, kapkodó légzés, zihálás)
- mellkasi szorítás
- fáradékonyság
- éjszakai köhögés
- zajos légzés
Kinél alakulhat ki asthma?
Bármelyik gyermekben kialakulhat az asthmás betegség, mégis az alábbi csoportokban nagyobb a kockázat:
– ha a gyermek 5 éves elmúlt,
– ha a családban már előfordult asthma vagy allergia,
– ha a gyermek allergiás,
– ha a gyermek passzív dohányos (azaz a vele egy háztartásban élők dohányoznak).
Mi történik akut asthmás roham alatt?
A roham során a légutak hirtelen beszűkülnek (az imént említett háromféle mechanizmus miatt), a gyermek először köhögni kezd, majd kapkodja a levegőt, kilégzése sípoló hangot ad. A nehézlégzés miatt a légzési segédizmok is működésbe lépnek, a bordák között légzéssel szinkron behúzódások jelennek meg (a gyermek présel, a hasizmok is aktívan részt vesznek a kilégzésben), a gyermek orrszárnyai szintén a légzéssel együtt mozogni kezdenek. A roham ritkán szűnik magától, leggyakrabban gyógyszeres beavatkozásra van szükség.
Mi válthatja ki az akut rohamot?
Allergének
- pollenek
- háziporatka
- penészgomba
- bizonyos ételek
- állati fehérjék (szőr, hámsejtek, vizelet)
- csótány
Légúti fertőző betegségek
Irritáló anyagok
- erős szagok (parfüm, tisztítószerek, festékek, hígítók)
- légszennyezettség
- változó időjárás (pl. hőmérséklet, nedvességtartalom vagy nyomásváltozások)
Gyógyszerek, más kémiai anyagok
- acetilszalicilsav (Aspirin, Kalmopyrin)
- nem-szteroid gyulladáscsökkentők (ibuprophen, naproxen, indomethacin)
- tartósítószerek
Fizikai terhelés
Gastrooesophagealis reflux
Dohányfüst
Pszichés megterhelés
Hogyan diagnosztizáljuk az asthmát?
A részletes kórtörténet ismerete mellett eszközös vizsgálatokat is végzünk.
- Légzésfunkciós vizsgálatok: felmérhető a tüdő pillanatnyi funkcionális állapota.
- Csúcsáramlásmérés (peek flow): az erőltetett kilégzés során a levegő maximális áramlási sebessége mérhető egy egyszerű mechanikus készülékkel. Ez a mérőeszköz fontos a betegség otthoni követéséhez (az áramlási sebesség csökkenése fokozott kockázatot jelent egy roham bekövetkeztére.
- Mellkasi röntgenfelvétel: az esetleges anatómiai eltérések (fejlődési rendellenességek) kimutatására.
Hogyan kezeljük az asthmát?
A gyógyszeres kezelés egyénre szabott, függ a betegség súlyosságától és a gyermek pillanatnyi állapotától. A gyógyszerek bevihetők belégzéssel (spray, párologtatható készítmények), szájon keresztül, vagy intravénásan injekcióval.
Bronchustágítók: a légutak átmérőjét növelik. Ide tartoznak a béta-agonisták, az antikolinerg szerek és a teophyllin származékok. A rövid hatású béta-agonistákat rohamoldásra használjuk. Ezek a készítmények mindhárom formában bejuttathatók a szervezetbe, leggyakrabban a belélegezhető készítményeket használjuk. (Spiropent oldat, tabletta, Ventolin spray)
Gyulladáscsökkentők: a megvastagodott nyálkahártyák krónikus gyulladását csökkentik. Ezek a készítmények nagyon fontosak a fenntartó kezelésben, a rohamok gyakoriságát jelentősen csökkentik. Ezek szteroid készítmények, melyet (akut roham kivételével) a gyermek belégzéssel juttat a tüdejébe, így a nemkívánatos mellékhatások elkerülhetők. Számos kontrollált vizsgálat kimutatta, hogy indokolatlan az inhalációs szteroidokkal szembeni „fóbia”, mert hosszú távú alkalmazásuk során sem volt semmilyen kimutatható mellékhatás.
Leukotrién antagonisták: A kezelés új lehetőségét jelentik, Magyarországon egyelőre még nem mindegyik készítmény részesül társadalombiztosítási támogatásban, de már elérhetőek.
nov
2009
Atópiás dermatitis – ekcéma
Az atópiás dermatitis veleszületett allergiás hajlamon alakul fejlődik ki (atópia), visszatérő és idült lefolyású gyakori betegség. Leggyakrabban csecsemő- vagy kisgyermekkorban kezdődik és általában a serdülőkorig eltart. Az ekcéma pontos okát nem ismerjük (80%-ban allergiás eredet, 20%-ban ismeretlen ok), de azt már tudjuk, hogy az ekcémás fellángolásokat különböző irritáló tényezők (pl. mosószer, sprődebb ruhanemű, túl hideg, vagy túl meleg, pártartalom megváltozása, bizonyos élelmiszerek, betegségek, a stressz is kiválthatják. Az ekcémás bőr abban tér el az egészséges bőrtől, hogy a bőr felső rétege nem képes ugyanannyi nedvességet tárolni. Ez okozza a bőr berepedéseit, ami lehetővé teszi, hogy az ekcémát kiváltó faktorok a bőr mélyebb rétegeibe hatoljanak. Gyakran szerepel szénanátha, asztma, és vagy ekcéma a családi kórtörténetben.
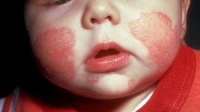 Az atópiás dermatitis tünetei: erős viszketés, ezért a gyermek sokat vakarózik, nyugtalan (romlik az óvodai, iskolai magaviselet, figyelme gyengül). A gyermek bőre száraz, repedezett. Csecsemőkben és kisgyermekekben leginkább az arc, a könyök és a térd feletti területek érintettek, nagyobb gyermekekben és felnőttekben a tenyerek, a kézhát, és jellemzően a térdhajlat érintett. Túlzott dörzsölés és vakarás a bőr kisebesedését és felülfertőződését okozhatja. A betegség hullámzó lefolyású: némely betegnek egy-egy fellángolása van összesen, másoknál a bőrtünetek egész felnőttkorukig folyamatosan jelen vannak.
Az atópiás dermatitis tünetei: erős viszketés, ezért a gyermek sokat vakarózik, nyugtalan (romlik az óvodai, iskolai magaviselet, figyelme gyengül). A gyermek bőre száraz, repedezett. Csecsemőkben és kisgyermekekben leginkább az arc, a könyök és a térd feletti területek érintettek, nagyobb gyermekekben és felnőttekben a tenyerek, a kézhát, és jellemzően a térdhajlat érintett. Túlzott dörzsölés és vakarás a bőr kisebesedését és felülfertőződését okozhatja. A betegség hullámzó lefolyású: némely betegnek egy-egy fellángolása van összesen, másoknál a bőrtünetek egész felnőttkorukig folyamatosan jelen vannak.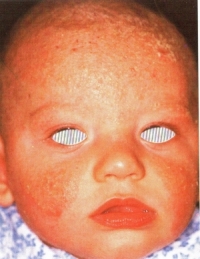 Az atópiás dermatitis viszonylag gyakori betegség, egyes becslések szerint a csecsemők 10%-a szenved ettől az állapottól. Oki kezelése akkor van lehetőség, ha sikerül azonosítani a kiváltó allergént (pl. tehéntej vagy tojás) és a szülőknek sikerül betartani a szigorú diétát. Amennyiben az allergén teljes elkerülése nem lehetséges (pl. háziporatka), akkor a kontaktus lehető legalaposabb kerülése szükséges.
Az atópiás dermatitis viszonylag gyakori betegség, egyes becslések szerint a csecsemők 10%-a szenved ettől az állapottól. Oki kezelése akkor van lehetőség, ha sikerül azonosítani a kiváltó allergént (pl. tehéntej vagy tojás) és a szülőknek sikerül betartani a szigorú diétát. Amennyiben az allergén teljes elkerülése nem lehetséges (pl. háziporatka), akkor a kontaktus lehető legalaposabb kerülése szükséges. nov
2009Autizmus
Mi az autizmus?
Az autizmus egy neurológiai és fejlődési zavar, ami általában az első három életév során kezdődik. Az autista gyermek a saját világában él, kevéssé kötődik más emberekhez (beleértve saját szüleit is), viselkedése rutinszerű, időnként bizarr elemekkel tarkított, melyeket gyakran ismétel. Az autista gyermek kerüli a szemkontatktust és gyakran kommunikációs problémái vannak, bizonyos tárgyakhoz szokatlanul erősen kötődik. Némely autista gyermek kifejezetten tehetséges zenei téren, vagy igen jó memóriája van, esetleg nagyon jó fejszámoló.
Mi okozza az autizmust?
Az autizmus kiváltó oka jelenleg nem ismert. Egyes kutatások szerint a betegség genetikai kórkép, melyben számos gén szerepet játszik. Autizmusban többféle strukturális és biokémiai eltérés kimutatható az agyban, ugyanakkor ezek az eltérések nem minden esetben fordulnak elő. Jelen pillanatban úgy tűnik, hogy az autizmus egy viselkedési szindróma, amely több különböző állapotot takarhat. A szülői magatartás, nevelés nem befolyásolja a betegség kialakulását.
Kiket érint az autizmus?
Statisztikai adatok szerint minden tízezer újszülöttből 2-13 lesz autista. A fiúk között gyakoribb az autizmus.
Mik az autizmus tünetei?
- A gyermek szociális kapcsolatai gyengék (beleértve a szülőket is)
- Fizikai kapcsolattal szemben érdektelen, vagy elutasító. Az ilyen gyermekeket nem nyugtatja meg a dajkálás.
- Kerülik a szemkontaktust.
- Nem foglalkozik a többi gyermekkel, nincsenek barátai, játszótársai.
- Nem jól kommunikál másokkal.
- Beszédfejlődése megkésett, esetleg nem beszél.
- Ha már tud beszélni, nem használja a beszédet kommunikációra.
- A legutóbb hallott szavakat, mondatokat ismételgeti (echolalia).
- A gyermeknek ismétlődő „kényszermozgásai” vannak.
- Kéztördelés, dülöngélés.
- Előszeretettel foglalkozik fényekkel, mozgó tárgyakkal, vagy tárgyak részleteivel.
- Nem szereti a zajt.
- Rituális viselkedési formái vannak.
Hogyan diagnosztizáljuk az autizmust?
Az autizmus korai kiszűrésére egy nemzetközi, kétszintű útmutatót dolgoztak ki. Ha az első szinttel kóros viselkedés észlelhető, a gyermeket tovább kell vizsgálni.
Az első szint:
- a gyermek 12 hónapos korig nem gőgicsél, mutogat, gesztikulál
- 18 hónapos koráig nem mond ki egész szavakat
- 24 hónapos korára nem fejez ki legalább két szóból álló saját gondolatot (nem echolalia)
Azokat a gyermekeket, aki a fenti kritériumokat nem teljesítik, tovább kell vizsgálni. A második szintű szűrés már komolyabb, ezt szakspecialisták végzik, mely alapján el tudják különíteni az autizmust az egyéb rendellenességektől. Genetikai vizsgálat is része lehet a kivizsgálásnak, mert számos genetikai betegség okozhat autizmust (pl. törékeny X szindróma, PKU, neurofibromatosis, Rett-szindróma stb.)
Az autizmus kezelése
A komplex kezelés lényeges eleme a viselkedés-terápia, mely során intenzíven fejlesztik a gyermek szociális készségeit. A legjobb eredményeket azok a képzési programok adják, amikbe a szülőket is bevonják. Gyógyszeres kezeléssel egyelőre sem a betegség meggyógyítására, sem a megelőzésére nincs mód.
nov
2009Autoimmun betegségek
Mik az autoimmun betegségek?
Az immunrendszer sejtjei és szervei együttműködve küzdenek a szervezetet támadó külső hatások (pl. baktériumok, vírusok, gombák, paraziták) ellen. A küzdelem sarkalatos pontja a szervezetbe jutott idegen anyag felismerése, és az idegennek felismert partikulumok ellen a károsító reakciók megindítása.
Autoimmun betegségről akkor beszélünk, amikor a szervezet immunrendszere saját maga ellen fordul, azaz a károsító reakciók a szervezet saját normál, egészséges sejtjei (vagy szervei) ellen irányulnak. A kóros immunmechanizmus irányulhat egy szervre (pl. pajzsmirigy, hasnyálmirigy) vagy kiterjedhet az egész szervezetre (pl. lupus erythematosus).
Mi okozza az autoimmun betegségeket?
Azt, hogy bizonyos emberek immunrendszere miért kezdi megtámadni a saját szervezetét, nem tudjuk. A betegség nem fertőző. A gyermek öröklött genetikai állománya hajlamosító tényezőként szerepel arra nézve, hogy ki fog-e alakulni autoimmun betegség vagy sem. A környezeti tényezők (toxinok, vírusok) hatása jelenleg intenzív kutatás tárgyát képezik.
Hogyan diagnosztizáljuk és kezeljük az autoimmun betegségeket?
Az autoimmun betegségek diagnosztizálása némely esetben kifejezetten problematikus, az egyes kórképek kezelése nagyon különböző lehet. A betegség érintheti az egész szervezetet vagy annak bizonyos részeit, a tünetek változnak, hol rosszabbak, hol jobbak, hol egyáltalán nincsenek. Az elvégezhető vizsgálatok között szerepelnek különféle vérvizsgálatok, képalkotó vizsgálatok, vizeletvizsgálatok.
A részletes vizsgálati és kezelési eljárásokat lásd az egyes betegségeknél.
nov
2009Bronchiolitis
Mi a bronchiolitis?
A bronchiolitis az alsóbb légutak gyulladásos megbetegedése kisdedkorban. A betegség során a légúti nyálkahártya megduzzad, a nyálkahártyát alkotó sejtek pusztulni kezdenek ezzel akadályozva a levegő ki-be áramlását a tüdőben. A betegség szezonalítást mutat, azaz gyakrabban fordul elő télen és tavasszal. A veszélyeztetett korosztály a 2-6 hónapos kisdedek, ezen belül a fiúk valamivel gyakrabban betegszenek meg, mint a lányok.
| A betegségre hajlamosító tényezők:
Mi okozza a bronchiolitist?
Kórokozóként szerepet játszatnak még baktériumok is:
Mik a bronchiolitis tünetei?
|
|
Hogyan diagnosztizálják a bronchiolitist?
A bronchiolitis általában nehézség nélkül diagnosztizálható a kórtörténet és egyszerű fizikális vizsgálati módszerekkel. Más, súlyosabb betegségek kizárása végett a következő vizsgálatok végezhetők:
- mellkasröntgen
- vérvizsgálatok
- torokváladék-tenyésztés
- pulzoximetria
A bronchiolitis kezelése
A bronchiolitis kórházi kezelést igényel, amennyiben a gyermeknek nehezítetté válik a légzése. Az alkalmazott kezelés lehet:
- folyadékpótlás intravénás úton (infúzió)
- oxigén adása maszkkal vagy garatszondával, súlyos esetben gépi lélegeztetés
- az orrváladék gyakori leszívása
- különféle hörgtágító gyógyszerek inhalálva vagy intravénásan
- RSV ellenes szerek
Az antibiotikumok vírusos fertőzés esetén nem hatékonyak, adásuk fölösleges (jelentőségük csak akkor van, ha felmerül a bakteriális fertőzés lehetősége).
nov
2009Bronchitis – hörghurut
| Mi a bronchitis? Mi okozza a bronchitist? Mik a bronchitis tünetei?
|
|
A köhögés kezdetben rendszerint száraz, majd később átalakul hurutossá (bőséges köpetürítéssel). Kisebb gyermekeknél a köhögés hányást is provokálhat. A tünetek általában 7-14 napig tartanak, de előfordulhat, hogy elhúzódnak akár három-négy hétig is.
Amennyiben azt gondolja, hogy gyermekének bronchitise van, mutassa meg gyermekorvosának!
Hogyan diagnosztizálják a bronchitist?
A bronchitis könnyen diagnosztizálható a kórtörténet és egyszerű fizikális vizsgálómódszerekkel (hallgatózás, kopogtatás), de sokféle egyéb vizsgálat is elvégezhető más betegségek kizárására.
- mellkasröntgen
- vérvételek
- a köpet bakteriológiai tenyésztés
- légzésfunkciós vizsgálatok
- pulzoximetria
A bronchitis kezelése
A bronchitis kezelése ritkán igényel antibiotikumot (még akkor sem, ha a köhögés akár már 8-10 napja tart). A kezelés célja a tünetek enyhítése. A kezelést minden esetben az orvos az elvégzett vizsgálatok alapján személyre szabottan állítja be. A kezelés részei:
- fájdalomcsillapítók
- lázcsillapítók
- köptetők, váladékoldók (bronchitisben a legritkább esetben alkalmaznak köhögéscsillapítót!)
- fokozott folyadékbevitel
- a szobalevegő párásítása
nov
2009Cataracta / szürkehályog
Mi a cataracta?
A cataracta a szemlencse átlátszóságának csökkenése, ami miatt a fénysugarak egyre kevésbé tudnak rajta áthatolni, így a látás elhomályosodik. Az átlátszóság csökkenése a szemlencsét alkotó fehérjéknek az összecsapzódásának következménye. A cataracta – magyar nevén szürkehályog – a gyermekek 0,4%-át érinti, lehet egyoldali (unilateralis) vagy kétoldali (bilateralis).
Mi okozza a cataractát?
A szürkehályog lehet veleszületett (congenitalis) vagy szerzett. Cataracta okozója lehet:
- sérülés
- diabetes
- mérgezés
- egyéb megbetegedések (pl. rheumatoid arthritis)
- egyéb szembetegségek (pl. glaucoma – zöldhályog)
| A cataracta szó vízesést jelent utalva arra, hogy ezeknek a betegeknek a látása olyan, mintha egy vízesésen néznének keresztül. |
Mik a cataracta tünetei?
- homályos látás
- csökkent látás
- a lámpafények túl erősnek tűnnek, körülöttük homályos burok jelenik meg
- kettőslátás
- a színek kifakulnak
- egyre fokozódó rövidlátás
A cataracta különböző fajtái
- Időskori cataracta (a legtöbb szürkehályog az öregség következménye)
- Veleszületett -congenitalis- cataracta: némely esetben előfordul, hogy az újszülött szürkehályoggal születik, ami gyakran kétoldali. Amennyiben ez a látást befolyásolja, sebészi megoldás szükséges.
- Másodlagos cataracta: A szürkehályog valamely megelőzően fennálló, általában krónikus betegség következményeként (pl. diabétesz) alakul ki.
- Traumás cataracta: a sérülést szenvedett szemben kialakulhat szürkehályog a sérülést követően rövid időn belül, de akár évekkel később is.
Hogyan diagnosztizáljuk a szürkehélyogot?
Sok egyéb vizsgálati lehetőség mellett a két legalapvetőbb vizsgálat:
- Látásélesség vizsgálat („táblaolvasás”)
- Réslámpás vizsgálat (a vizsgálat előtt pupillatágító szemcsepp adása szükséges).
- Újszülötteknél cataractaszűrés ophtalmoscoppal
A cataracta kezelése
Sokszor elegendő szemüveg vagy kontaktlencse viselése, nem ritkán azonban (főleg kisebb korban) a műtét is szükségessé válhat.