Szűlőknek
nov
2009nov
2009Vérzések
Az erek (vénák és artériák) szállítják a vért a szervezet egyik részéből a másikba. Vérzés akkor fordul elő, ha az erek folytonossága megszakad. Nagy mennyiségű vér elvesztése járhat súlyos következményekkel, akár az életet is veszélyeztetheti, ezért fontos tudnia, hogyan kell a vérzéseket csillapítani.
Mikor kérjen orvosi segítséget?
- Ha a sebszélek nem illeszkednek össze.
- A vérzés 15 perc folyamatos nyomás után sem áll el.
Mit tegyen? - Alaposan mossa ki a sebet szappanos vízzel.
- Minden idegen anyagot, koszt távolítson el a sebből.
- Tiszta ruhával vagy kötszerrel fedje a sebet és határozott erővel, folyamatosan, 15 percen keresztül tartsa nyomva.
- Ha elállt a vérzés fertőtlenítse a sebet (hidrogén-peroxiddal vagy Betadine-nel).
Mit NE tegyen! - Ne szorítsa el az érintett végtagot (ahogy az akciófilmekben látja), mert ezzel akár a beteg elvérzését is okozhatja. A legerősebb vérzés is a sérülés helyén alkalmazott nyomással csillapítható a legeredményesebben.
Orrvérzés
A nem sérüléses eredetű orrvérzést leggyakrabban az orrnyálkahártya kiszáradása vagy erőteljes orrfújás okozza.
– szorítsa egymáshoz az orr két oldalát (a puha résznél) kb. 10 percen keresztül,
– a gyermek fejét hajtsa előre, köpje ki a torkába csorgó vért,
– ha 10 perc alatt nem áll el az orrvérzés, használhat nyálkahártya összehúzó orrcseppet (orrdugulás elleni orrcsepp), majd ismételje meg az orr összenyomását újabb 10 percre.
Az orrvérzés megelőzhető a levegő párásításával vagy az orrnyálkahártya nedvesen tartásával (erre a célra a patikai orrkenőcs – unguentum nasale – a legalkalmasabb).
nov
2009Vulvitis
Mi a vulvitis?
A vulvitis a vulva gyulladását jelenti. Vulvának a hüvelybemenet mellett található kisajkakat és nagyajkakat nevezzük. A vulvitis sokkal inkább egy tünet, mint betegség, mert számos, egymástól teljesen különböző kiváltó oka létezik (pl. fertőzés, sérülés, allergia). A vulvitis kezelése gyakran nem könnyű feladat, mert a kiváltó ok azonosítása sokszor nehézségekbe ütközik.
Mi okozza a vulvitist?
- színezett vagy illatosított wc-papír,
- illatosított szappanok, habfürdők,
- samponok, hajmosás utáni kondicionáló szerek,
- mosóporok,
- intim spray-k, dezodorok,
- spermicid készítmények,
- termálfürdő, uszodavíz,
- pamutbetét nélküli szintetikus fehérneműk,
- gyakori kerékpározás, lovaglás,
- vizes fürdőruha hosszabb ideig tartó viselése
Ki kaphat vulvitist?
Bármely nő, akinek allergiája, fertőzése vagy egyéb betegsége van. Pubertás előtt (illetve menopausa után) ritkán ösztrogénhiány okoz vulvitist.
Mik a vulvitis tünetei?
A leggyakoribb tünetek a következők:
- a kis- és/vagy nagyajkak kipirosodása, illetve duzzanata,
- kínzó viszketés,
- átlátszó, vizes bennékű hólyagcsák (főként az irritációnak kitett területeken),
- kirepedezett, hámló, fehéres felrakódások a vulván (leginkább krónikus vulvitis esetén).
Hogyan diagnosztizáljuk a vulvitist?
A részletes kórtörténet és a fizikális nőgyógyászati vizsgálat után elvégezhetők a következő vizsgálatok is:
- vérvétel,
- vizeletvizsgálat (rutin és tenyésztés),
- szexuális úton terjedő fertőzések vizsgálata,
- hüvelyváladék-kenet és tenyésztés.
Hogyan kezeljük a vulvitist?
A vulvitis kezelésére legtöbb esetben helyi készítményeket alkalmazunk. Fertőzés esetén antibakteriális vagy gombaellenes krémek, kenőcsök vagy hüvelytabletták alkalmazhatók. Fontos ezen kívül az irritáló hatások elkerülése, ülőfürdők alkalmazása, tüneti szerként pedig szteroidos kenőcsök alkalmazhatók.
nov
2009Agyhártyagyulladás – meningitis
Mi az agyhártyagyulladás?
Az agyhártyagyulladás az agyat és a gerincvelőt beburkoló szöveteknek a gyulladásos megbetegedése, amely súlyos – akár életveszélyes állapotot okoz.
Milyen kórokozók okozzák az agyhártyagyulladást?
A betegség kórokozói lehetnek vírusok, baktériumok és gombák is. A betegség súlyosságát alapvetően a kórokozó fajtája határozza meg. A vírusos agyhártyagyulladás általában enyhébb lefolyású, és ritkán okoz szövődményeket. Az agyhártyagyulladás bármely életkorban előfordulhat, de jellemzően más-más életkorban más-más kórokozó áll a háttérben.
Baktériumok:
Újszülött- és kiscsecsemőkorban:
- B csoportú Streptococcus
- Escherichia coli (E. coli)
- Listeria monocytogenes
Csecsemő- és kisgyermekkorban:
- Streptococcus pneumoniae
- Neisseria meningitidis
- Haemophilus influenzae B
Egyéb, nem korspecifikus baktériumok:
- Syphilis
- Mycobacterium tuberculosis
Vírusok:
- poliovírusok
- herpes simplex vírusok
- mumpsvírusok
Egyéb kórokozók:
- Borrelia burgdorferi (Lyme-kór)
- gombák (aspergillus, cryptococcus neoformans, candida)
Hogyan terjed az agyhártyagyulladás?
Az agyhártyagyulladást okozó kórokozók emberről emberre terjednek közvetlen fizikai kapcsolat útján, fertőzött testváladékok útján (pl. tüsszentés, köhögés) vagy fertőző váladékkal szennyezett tárgyak megérintése által (kilincsek, játékok stb.). A fertőzés leggyakrabban a légutakban kezdődik, majd a kórokozók a véráram útján jutnak a gerincvelőbe és az agyba. Ritkábban arcüreg- vagy fültőmirigy-gyulladás előzi meg az agyhártyagyulladást.
Mik az agyhártyagyulladás tünetei?
A tünetek nagyban függnek az aktuális kórokozótól, és jelentős egyéni különbségeket is mutatnak. Alább felsoroljuk a leggyakoribb tüneteket:
- csecsemőkorban:
- irritabilitás (ingerlékenység)
- láz
- aluszékonyság
- étvágytalanság
- megváltozott sírási hang („fejhangon sír”)
- homorú testtartás
- mozgatásra (ölbe vétel) fájdalmas sírás
- megnyugtathatatlan sírás
- kidudorodó kutacs
- viselkedésváltozás
- izomgörcsök
- egy éves kor felett:
- nyak- vagy hátfájás
- fejfájás
- aluszékonyság
- irritabilitás
- zavartság
- láz
- étvágytalanság
- tudat beszűkülése
- izomgörcsök
- fénykerülés
- hányinger – hányás
- nyaki merevség
Hogyan diagnosztizálható az agyhártyagyulladás?
A fizikális vizsgálat és a kórtörténet ismeretében a diagnózis megerősítéséhez el kell végezni az alábbi vizsgálatokat:
- vérvizsgálat
- gerinccsapolás (lumbálpunkció): a vizsgálat során egy speciális tű segítségével deréktájon agyvizet vesznek a gerinccsatornából. Az így nyert agyvizet sokféle vizsgálatnak vetik alá, többek közt megpróbálják a kórokozót kitenyészteni (baktériumok esetében) vagy specifikus ellenanyag jelenlétét kimutatni. Ennek a vizsgálatnak az elvégzésére a betegség lefolyása során többször is szükség lehet (az állapot változásának pontos felmérésére).
- Komputer-tomográfia (CT)
Az agyhártyagyulladás kezelése
A betegség kezelése sok tényezőtől függ, alapvetően:
- a gyermek korától
- a betegség fennállásának idejétől
- a betegség kórokozójától
A kezelés elemei a következők lehetnek:
- Intravénás antibiotikum (minél korábban kezdik, annál jobb a prognózis)
- Tüneti kezelések:
- ágynyugalom
- lázcsillapítás
- fájdalomcsillapítás
- oxigén adása, gépi lélegeztetés
- Speciális esetekben (Herpes Simplex, gombás vagy mycobacteriális fertőzésekben) egyéb speciális gyógyszerek alkalmazhatók
Az agyhártyagyulladás megelőzése
A leggyakoribb bakteriális kórokozók ellen létezik többféle oltóanyag is, ezeknek egy része benne van a kötelező oltási sorban.
- Haemophilus influenzae B baktérium ellen: kötelező oltás
- Streptococcus pneumoniae (Pneumococcus) baktérium ellen: az ún. konjugált vakcinák adása javasolt – a szakmai állásfoglalás változása szerint egyre inkább – nem csak a fokozott kockázatnak kitett gyermekeknek.
- Neisseria meningitidis (Meningococcus) baktérium ellen: a magas kockázatnak kitett gyermekek számára javasolt. Fokozott kockázatnak tekinthetőek az alábbi csoportok:
- lépeltávolításon átesett gyermekek
- kollégiumban lakó fiataloknak
- a hadseregben szolgálatot teljesítő fiatalembereknek
Bizonyos fajta bakteriális agyhártyagyulladásos betegek környezetének – a fertőzés továbbadásának megelőzése végett – kötelező szájon keresztüli antibiotikum adása. Mivel ezek az esetek nagyon gyorsan is állapotromlást okozhatnak, ezért a profilaktikus (megelőző) antibiotikum adás már a betegség gyanúja esetén is javasolt a beteggel kapcsolatba került embereknek (családtagok, óvodatársak, egészségügyi személyzet).
nov
2009Alfa-fetoprotein (AFP) szűrés
Egy vizsgálati módszer, mely segítségével a születendő gyermeknél esetlegesen meglévő betegségek gyanúját lehet felvetni.
Mi az AFP szűrés?
Az AFP szűrés egy vérvizsgálati eljárás, melynek során a várandós anyák vérében lévő alfa-fetoprotein szintet mérik meg. Az alfa-fetoprotein a magzat májában termelődik, bejut a magzatvízbe, ahonnan a placentán keresztül átjut az anya vérébe.
A nem megfelelő AFP szint jelezhet:
- velőcsőzáródási rendellenességet (pl. nyitott gerinc),
- Down szindrómát,
- egyéb kromoszóma-rendellenességet,
- hasfali rendellenességet,
- ikerterhességet,
- az eltérés adódhat elszámolt terhességi idő miatt is, mert az AFP szintje az idővel változik.
A vizsgálat során kapott kóros eredmény után további vizsgálatokra van szükség (pl. magzati ultrahang a terhességi kor meghatározására és a magzat fejlődési rendellenességeinek keresésére, vagy amniocentézis elvégzésére). Az AFP szűrés nem diagnosztikus vizsgálat, azaz kóros eredménye csak a betegség(ek) gyanúját veti föl, és további vizsgálatok elvégzését teszi szükségessé. A vizsgálat során nagyon ritkán előfordulhat álpozitív (a magzat nem beteg a teszt eredménye mégis rossz), vagy álnegatív vizsgálat is (a teszt jó, de a magzat mégis beteg).
Hogyan történik az AFP szűrés?
A terhesség 15. és 20. hete közötti időben (optimális a 16-18. héten) történik a kismamánál a vérvétel, a laboreredmény 1-2 héttel később érkezik vissza. (Az egyes intézmények és laboratóriumok az időpontokat tekintve nem egységesek, mindig kezelőorvosa utasításait kövesse!)
Mik a kockázatai és mik az előnyei ennek a vizsgálatnak?
A vizsgálat elvégzése ugyanazokkal a minimális kockázatokkal (és kellemetlenséggel) jár, mint bármelyik más vérvétel.
A vizsgálat haszna az, hogy nagyon nagy valószínűséggel kiszűrhetőek azok a terhességek, ahol további, (esetleg komolyabb kockázatokkal járó) vizsgálatok elvégzése szükséges, így minimális kellemetlenség árán (fájdalom a vérvételkor) megkímélhető a várandós anyák jelentős része a kockázatosabb vizsgálatoktól.
nov
2009Adenovírus fertőzés
Mik az Adenovírusok?
Az Adenovírusok olyan fajta vírusok, melyek leggyakrabban légzőszervi megbetegedést okoznak, pl. felső légúti hurut, croup, hörghurut, bronchiolitis (a kis légutak gyulladása) vagy tüdőgyulladás, de okozhatnak kötőhártyagyulladást, húgyúti- vagy gyomor-bélrendszeri gyulladást is. A gyermekek bármelyik életkorban megfertőződhetnek ezzel a vírussal. Az Adenovírusok okozta légzőszervi megbetegedések leginkább a tél végén, tavasszal és a nyár elején fordulnak elő, a gyomor-bélrendszeri fertőzések viszont egész évben egyforma gyakorisággal fordulnak elő. Gyomor-bélrendszeri fertőzés 4 éves kor alatt gyakoribb. 10 éves korára lényegében minden gyerek átesik valamilyen formájú adenovírus fertőzésen.
Hogyan lehet Adenovírussal megfertőződni?
– Légúti fertőzések esetén: A beteg gyermek légúti váladékai tartalmazzák a vírusokat, így azok közvetlen kapcsolattal átvihetők más gyermekekre. A szabadba került vírusok pár óra hosszat még élet- és fertőzőképesek maradnak bármilyen élettelen felületen is (pl. evőeszköz, kilincs, játékok stb.), így megtörténhet a fertőzés anélkül is, hogy a beteg gyermekkel közvetlenül érintkeztek volna.
– Gyomor-bélrendszeri fertőzések esetén: Az átvitel feco-orális (azaz a szájon keresztül széklet jut a szervezetbe). Ez általában a nem megfelelő kézmosás eredménye, de előfordulhat szennyezett étel vagy folyadék fogyasztásakor is.
Mik a fertőzés tünetei?
A tünetek sok más vírusfertőzés tüneteire hasonlíthatnak, leggyakoribbak a következők:
Légúti fertőzés esetén 2-14 nappal a vírus szervezetbe kerülése után:
- orrfolyás,
- torokfájás,
- láz,
- köhögés (lehet súlyos is, általában száraz, nem váladékos),
- megnagyobbodott nyirokcsomók,
- fejfájás, rossz közérzet.
Gyomor-bélrendszeri fertőzés esetén 3-10 nappal a fertőződés után:
- hirtelen kezdődő vizes hasmenés,
- láz
- hasi fájdalom, haspuffadás.
(Ezek a tünetek általában a 4 év alatti gyermekekre jellemzők, és eltarthatnak akár két hétig is.)
Hogyan diagnosztizáljuk a fertőzést?
A részletes kórtörténet felvétele és a fizikális vizsgálat mellett a betegnél történhet még:
– vérvétel,
– orr- vagy torokváladék tenyésztés,
– széklettenyésztés
– mellkasi röntgen felvétel.
Jelen pillanatban nem áll rendelkezésünkre olyan (anyagi szempontból is elérhető) vizsgálat, amellyel tökéletes biztonsággal azonosítható lenne az Adenovírus-fertőzés. Az Adenovírusok által okozott betegségek kezelését lényegesen nem befolyásolja az, hogy ismerjük-e pontosan a kórokozót vagy sem.
Hogyan kezeljük a fertőzést?
A terápiát minden esetben a kezelőorvos a beteg igényeinek megfelelően, egyénre szabottan alakítja ki. Mivel vírusfertőzésről van szó az antibiotikumok nem hatásosak. Specifikus Adenovírus-ellenes gyógyszerrel nem rendelkezünk, így a kezelés során arra törekszünk, hogy a gyermek tüneteit, panaszait enyhítsük.
Légúti megbetegedés esetén:
- Fontos a megfelelő folyadékbevitel. Ha a gyermek nem iszik eleget, infúziót kell kapjon.
- Hörgőtágító gyógyszerek. Ezek nehézlégzés esetén használatosak, a légutak átmérőjét növelve könnyítik a légzést, gyakran spray, vagy inhalációs formában alkalmazzuk.
- Oxigén arcmaszkon, orrszondán, vagy garatszondán keresztül.
- Gépi lélegeztetés, amennyiben a fenti módon nem tartható fenn kielégítő gázcsere, illetve a gyermek az elhúzódó betegség miatt kimerült.
Gyomor-bélrendszeri megbetegedés esetén:
- Ebben az esetben döntő fontosságú a bő folyadékbevitel (víz, anyatej, tápszer vagy szájon keresztül adandó rehidráló oldatok – olyan oldat amely megfelelő mennyiségben tartalmaz elektrolitokat.)
- Ha a gyermek kívánja, folytassa a normál táplálkozást, nem kell szigorú diétába fogni.
Ha a gyermek kiszáradás miatt kórházba kerül,
- infúziót kap,
- esetleg nasogastricus szondát vezetnek le (vékony gumicső az orron keresztül a gyomorba vezetve), hogy azon keresztül táplálják, illetve a folyadékot pótolják,
- vérvétele történik, hogy a folyadék mellett a hiányzó elektrolitok mennyiségét is felmérhessék.
Hogyan előzhető meg a fertőzés?
Legfontosabb az alapos és gyakori kézmosás. Lehetőleg kerülni kell a betegeket, illetve azokat a helyeket, ahol ilyen betegek megfordulhatnak (pl. gyermek ne menjen kórházba látogatóként).
Milyen szövődményekkel járhat a fertőzés?
- Azokban a gyermekekben, akikben az Adenovírus tüdőgyulladást okoz, nagyon ritkán kialakulhat súlyos tüdőbetegség. Az Adenovírusok ezen fajtáji által okozott súlyos tüdőbetegségnek a halálozása ma is 10% körüli.
- A gyomor-bél fertőzések ritka, de súlyos szövődménye lehet a bélösszecsúszás (csecsemő- vagy kisdedkorban). Ilyenkor a bél – mint egy teleszkóp – összecsúszik, ezzel akadályt képezve a bélüregben. Ez sürgős, általában sebészi beavatkozást igényel. A bélösszecsúszás tünete lehet a jelentős hasi fájdalom, véres széklet, hányás, haspuffadás.
- A gyermek hosszú időre tünetmentes hordozóvá válhat, azaz a környezetét folyamatosan továbbfertőzheti.
nov
2009Addison kór
Mi az Addison kór?
Az Addison kór a mellékvesekéreg csökkent működésének következménye. Az alulműködés elégtelen hormontermeléshez vezet. Minden 100000 emberből négynek van Addson kórja. A betegség bármely életkorban kialakulhat.
| A mellékvesekéreg hormonjai: |
Mi okozza az Addison kórt? Legtöbb esetben a betegség kiváltó oka ismeretlen. Az esetek közel egyharmadában a betegséget a mellékvesekéreg pusztulása okozza, ami lehet daganatos betegség, súlyos fertőzés vagy autoimmun folyamat eredménye.
A betegség oka lehet még:
– tartós kortikoszteroid terápia (pl. prednisolon), mely elnyomja a szervezet saját hormontermelését,
– egyes gombás fertőzésekre használt gyógyszerek tartós szedése,
– nagyon ritkán egy genetikai hiba következménye (a gén az X nemi kromoszómán van elhelyezve).
Mit eredményez az elégtelen kortikoszteroid-termelés?
– A vérben csökken a nátrium és emelkedik a kálium ionok szintje, eltolódik a vér pH-ja.
– A normális mennyiségben jelen lévő inzulin hormonra a szervezet fokozottan reagál, ami gyakori alacsony vércukorszintet okoz.
– A szervezetet érő stresszhatásokkal (fertőzések, baleset, műtét stb.) szembeni gyengébb ellenállást.
Mik az Addison kór tünetei?
Enyhe betegség esetén a tünetek esetleg csak fizikai stressz hatására alakulnak ki.
– gyengeség
– fáradtság
– szédülés
– gyors pulzus
– a bőr barnás elszíneződése („bronzkór”)
– a nyálkahártyák kékes-feketés elszíneződése
– súlyvesztés
– kiszáradás
– étvágytalanság
– fokozott sófogyasztás
– izomfájdalmak
– hányinger, hányás
– hasmenés
– fokozott melegigény (a gyermek mindig fázik)
Sok más betegség járhat hasonló tünetekkel, a diagnózis megállapítását mindig bízza gyermeke orvosára!
Hogyan diagnosztizálható az Addison kór?
A teljes kórtörténet, a fizikális vizsgálat és a vérben mért hormonszintek ismeretében a betegség biztonsággal megállapítható.
A betegség kezelése:
A terápiát minden esetben a kezelőorvos egyedileg állítja be, figyelembe véve a gyermek általános állapotát, a betegség kezdete óta eltelt időt, a gyermek gyógyszertoleranciáját és az ön (illetve a gyermek) véleményét. A kezelés célja a hormontermelés visszaállítása, illetve ha ez nem lehetséges, a hiányzó hormonok pótlása (ebben az esetben a gyermek egész hátralévő élete folyamán szteroidot kell szedjen). Rendszerint a só-víz háztartást szabályozó gyógyszer(ek) szedésére is szükség van.
nov
2009Acne
Mi az acne?
Az acne a szőrtüszők és a faggyúmirigyek krónikus elváltozása. Ilyenkor a faggyúmirigyek kivezető nyílásai eldugulnak és kialakulnak a miteszerek, majd a pattanások.
|
A faggyúmirigyek a bőr középső rétegében (a dermisben) helyezkednek el, és vékony kivezető csövön keresztül vagy a bőr felszínére vagy a szőrtüszőkbe ürítik váladékukat, mely a bőrt a kiszáradástól védi. |
Az acne nagyon gyakori bőrelváltozás, mely a serdülőkorban kezdődik. A serdülés megindulásával a szervezetben – a lányokéban is – fokozódik a férfi nemi hormonok (androgének) termelődése, mely a faggyúmirigyek működését is serkenti.
Hogyan alakul ki az acne?
Normális esetben a faggyúmirigyek által termelt olajos anyag vagy a szőrtüszőkön keresztül, vagy külön kivezető nyíláson át jut a bőr felszínére. A bőr felszínéről lehámló sejtek eldugíthatják ezeket a nyílásokat, ezzel a váladék pangását okozzák, ami viszont kedvez a Propioniobacterium acnes (P. acnes) nevű bőrbaktérium elszaporodásának. A faggyúmirigyekben elszaporodott P. acnes baktérium gyulladást okoz a mirigyek belsejében és azok közvetlen környezetében. Az acne a következőképpen fejlődik:
- a félig eldugult kivezető nyílások a miteszerek kialakulásához vezetnek (fekete, viasszerű),
- a teljesen eldugult kivezető nyílások fehér bennékű és felszínű elváltozást okoznak,
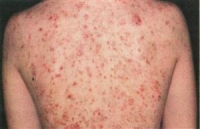
- a pangó váladékban elszaporodó baktériumok gyulladást okoznak, kialakítva ezzel a piros udvarral övezett, a felszínből kiemelkedő, fehér tetejű, piszkosszürke folyadékkal telt pattanásokat.
A begyulladt acnéból a bőr felszínére ürülő baktériumok a környező bőrterület további irritációját, és újabb pattanások kialakulását okozzák.
Az acne lehet felszínes vagy mélyre terjedő – ilyenkor a bőr mélyebb rétegei felé hatol a gyulladás, tályogot vagy furunkulust alakítva ki.
 Mi okozza az acnét?
Mi okozza az acnét?
A serdülőkorban megemelkedett nemi hormon-szintek gyakran okoznak acnét. Ezen kívül acnét okozhat még:
– a menstruációs ciklussal együtt változó hormonszintek,
– bizonyos gyógyszerek (szteroidok, lítium, barbiturátok),
– a hajas fejbőrről az arcra kerülő zsír,
– bizonyos kozmetikumok,
– a bőr felszínét dörzsölő sisak, hátizsák vagy szűk gallér,
– környezeti tényezők (levegőszennyeződés, páradús környezet).
Az acne súlyosbítható a pattanások szakszerűtlen nyomkodásával, vagy a bőr túl erős dörzsölésével. Az újabb kutatások kimutatták, hogy sem csokoládé vagy zsíros étel fogyasztása, sem a piszkos bőr nem okoz acnét.
 Mik az acne tünetei?
Mik az acne tünetei?
Acne bárhol előfordulhat a testfelszínen, de ott a leggyakoribb, ahol sok a faggyúmirigy:
– arc,
– mellkas,
– a hát felső része,
– váll,
– nyak.
A leggyakoribb tünetek a fekete vagy fehér tetejű miteszerek, és az időnként fájdalmas, piros területtel körülvett, kiemelkedő pattanások vagy kisebb csomók. Az acne tünetei hasonlíthatnak más bőrbetegség tüneteihez, ezért mindig forduljon orvoshoz a betegség diagnosztizálásához.
Az acne kezelése
A kezelés célja a hegesedés minimalizálása és a bőr kinézetének javítása. A kezelés mikéntjét az orvos a következők alapján dönti el:
– a gyermek kora és általános egészségi állapota,
– az acne súlyossága,
– a gyermek együttműködési készsége.
A kezelés helyi, vagy szisztémás (szájon keresztül bevett) gyógyszerek alkalmazásából áll.
Helyi készítmények az acne kezelésére:
– benzoil peroxid: fertőtlenítőszer, amely elpusztítja az acnét okozó baktériumokat (P. acnes)
– antibiotikumok: lassítják, vagy meggátolják a baktériumok szaporodását,
– tretinoin: az új miteszerek kialakulását gátolja.
Szisztémásan (szájon keresztül szedve) leggyakrabban antibiotikumokat alkalmaznak (clindamycin, erithromycin, doxyciclin). Súlyos acne miatt alkalmazható szájon keresztül az izotretinoin, ami a faggyúmirigyek méretét és működési ütemét csökkenti, és a betegek 90%-ban feltisztítja a bőrt. Ennek a készítménynek igen súlyos káros mellékhatásai lehetnek, ezért csak folytonos orvosi felügyelet mellett (időközönként vérvétellel is) adható, és csak szakorvos rendelheti.

